Qu’est-ce que le microbiote vaginal ?
Le microbiote vaginal se compose à 90 % de bactéries lactiques (lactobacilles) qui colonisent le vagin à la puberté et constituent ce que l’on appelle la flore de Döderlein (nommé ainsi d’après le nom du gynécologue, Alfred Döderlein qui l’a décrite pour la première fois en 1892). Le microbiote vaginal est également composé d’autres bactéries comme Gardnerella vaginalis, Atopobium vaginae, et Prevotella spp et de champignons comme Candida albicans, qui, si ils prolifèrent de façon trop importante, peuvent provoquer des désagréments.

Le rôle essentiel des lactobacilles pour la flore intime
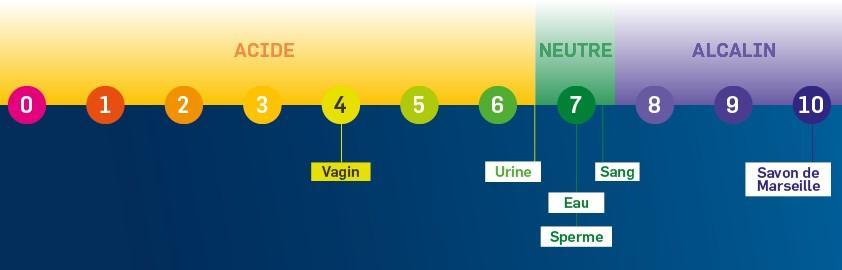
Ces lactobacilles ont des fonctions bien spécifiques. Ils forment des biofilms qui créent de véritables boucliers protecteurs au niveau de la paroi du vagin. Ils transforment le glycogène sécrété par les cellules de la muqueuse génitale en acide lactique créant ainsi un milieu acide nécessaire au maintien du pH vaginal entre 3,5 et 4,5.
Le pH vaginal reflète l’état du microbiote vaginal : un pH supérieur à 4,5 indique qu’ il y a un déséquilibre de la flore vaginale. Dès lors que ce déséquilibre s’accompagne de signes telles que des pertes inhabituelles, il est important d'identifier les causes de ces inconforts en consultant son médecin. En période de ménopause, le pH est naturellement à 4,5.
Chaque femme héberge plusieurs types de lactobacilles qui vont évoluer au cours de son cycle et de sa vie en fonction des variations hormonales, de son environnement, de son hygiène intime, de sa vie sexuelle, etc.
On peut donc retrouver les types de composition suivant :
- Dominé par Lactobacillus crispatus
- Dominé par Lactobacillus gasseri
- Dominé par Lactobacillus iners – Flore légèrement déséquilibrée
- Dominé par Gardnerella vaginalis (flore déséquilibrée)
- Dominé par Lactobacillus jensenii
Un microbiote vaginal qui évolue tout au long de la vie
Les lactobacilles sont totalement dépendants de l’imprégnation oestrogénique, c’est-à-dire de la sécrétion d’oestrogènes, hormones sexuelles féminines produites principalement par les ovaires.
Ainsi, le microbiote vaginal de la femme évolue au cours de son existence en fonction de son état hormonal :
- A la puberté, la flore vaginale se crée. Les œstrogènes vont épaissir la muqueuse du vagin et permettre la fabrication du glycogène. Les lactobacilles du rectum vont alors être attirés et coloniser ce nouveau milieu favorable.
- Pendant les règles, le pH alcalin du sang fait augmenter le pH vaginal. Les lactobacilles diminuent.
- Lors de la grossesse, la femme enceinte produit davantage d’hormones (HCG, oestrogènes, progestérone, ocytocine, etc.) qui entraînent une augmentation des lactobacilles. Plus la production d’oestrogènes augmente, plus les cellules vaginales libèrent du glycogène qui sert de source d’énergie aux lactobacilles mais également aux Candida albicans.
- A la ménopause, on observe une diminution progressive des oestrogènes, et donc des lactobacilles, très variable d’une femme à une autre. Pour 55 à 70 % des femmes*, la ménopause s’accompagne de nombreux inconforts.
En fonction de ces variations hormonales mais aussi du mode de vie (consommation de tabac, médicaments, antibiotiques, stress, etc.), le déséquilibre peut s’installer et entrainer des inconforts intimes. En complément d’une bonne hygiène de vie, certaines plantes comme la bruyère peuvent par exemple soutenir les fonctions urinaires.
Un lien étroit entre microbiote vaginal et microbiote intestinal
Le réservoir naturel des lactobacilles vaginaux est l’intestin. Grâce au film hydrolipidique qui recouvre la surface cutanée, les bactéries passent de l’anus au vagin en parcourant le périnée et la vulve. Le microbiote vaginal « hérite » ainsi d’un certain nombre de bactéries du microbiote intestinal.
Par exemple, Candida albicans est également présent dans le microbiote intestinal. Il peut y être présent à l’état latent pendant toute la durée de la vie de l’hôte. C’est pourquoi, il est important non seulement de maintenir l’équilibre du microbiote vaginal mais également celui du microbiote intestinal, les deux étant étroitement liés.
Le microbiote vaginal se compose donc de nombreuses bactéries essentielles pour une bonne santé vaginale. Une bonne hygiène de vie permet de soutenir cet équilibre intime.






