L'intestin irritable : un inconfort digestif aux multiples appellations
Colopathie fonctionnelle, syndrome du côlon irritable… Aujourd’hui, c’est le terme de syndrome de l’intestin irritable qui est le plus utilisé pour désigner cet inconfort digestif, car il englobe l’intestin grêle et le côlon. Des appellations différentes pour une pathologie à ce jour encore mal comprise, mais qui toucherait dix à vingt pour cent de la population mondiale1 et motiverait un tiers des consultations chez les gastroentérologues. Le syndrome de l’intestin irritable touche davantage les femmes que les hommes.
Syndrome du côlon irritable : explications anatomiques
Dans ce syndrome, l’intestin devient hypersensible et présente une activité irrégulière.
La paroi de l’intestin, qu’il s’agisse de l’intestin grêle ou du côlon, se compose de différentes couches dans lesquelles on trouve des cellules musculaires et des neurones qui permettent la contraction de la paroi intestinale et donc de faire avancer les aliments dans la lumière intestinale.
Structure de l'intestin
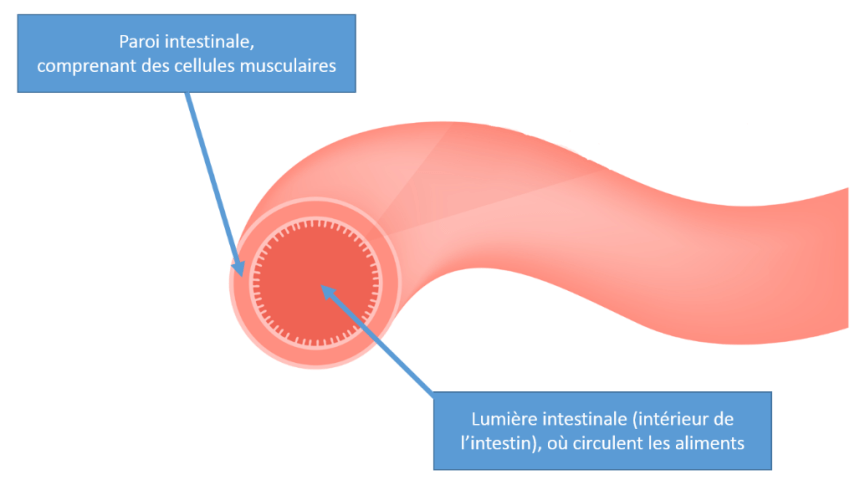
Dans le cas du syndrome de l’intestin irritable, l’activité des fibres musculaires est perturbée :
- Les fibres se contractent et se relâchent trop rapidement, augmentant la vitesse du transit. Cela empêche la bonne réabsorption de l’eau présente dans le bol alimentaire : on traverse alors un épisode de diarrhée.
Et/ ou :
- Les fibres mettent plus de temps à se contracter, ou se contractent plus lentement que la normale. Cela engendre un ralentissement du transit pouvant donner lieu à un épisode de constipation.
Les personnes souffrant du SII (syndrome du côlon irritable) alternent des périodes de crise et des périodes de calme. Les périodes de crise sont caractérisées par une constipation, des diarrhées, ou une alternance des deux.
Cette irrégularité dans l’activité de la paroi intestinale donne également lieu à l’accumulation de gaz engendrant des ballonnements, des crampes et des douleurs abdominales.
Le diagnostic du syndrome de l’intestin irritable
Le diagnostic du SII repose sur une consultation clinique permettant de dresser un profil caractéristique réunissant plusieurs symptômes.
Les examens complémentaires, comme la prise de sang ou la coloscopie peuvent écarter la piste d’autres maladies telles que la maladie de Crohn, mais ne permettent pas le diagnostic d’un SII.
Le diagnostic de la maladie repose sur une démarche de recherche des causes et des effets, s’appuyant sur des symptômes progressivement établis. Ces symptômes sont classés selon les critères de Rome IV, établis par la Fondation de Rome, un organisme indépendant de recherche en gastro-entérologie américain.
Selon les critères de Rome IV, le diagnostic est établi lorsque le patient présente une douleur abdominale récurrente, au moins une fois par semaine depuis les trois derniers mois et au moins deux des critères suivants:
- Douleur lors de la défécation
- Changement de fréquence des selles
- Changement de forme (apparence) des selles
Ces critères doivent s’être manifestés pendant les 3 derniers mois, avec l’apparition de symptômes au moins 6 mois avant le diagnostic.
D’autres symptômes sont possibles, comme des répercussions psychologiques, telles que fatigue ou irritabilité.
En effet, le SII peut avoir un impact considérable sur la qualité de vie des patients.
Par contre, aucune étude à ce jour n’a démontré de lien entre le SII et le développement d’un cancer du côlon.
Les causes du syndrome de l’intestin irritable
Les causes du SII demeurent encore inconnues. Plusieurs hypothèses sont actuellement à l’étude, telles que la possibilité d’une altération de l’étanchéité de la paroi intestinale, augmentant la perméabilité, qui conduirait alors à une perturbation de l’activité des neurones localisés dans la paroi intestinale et donc des cellules musculaires.
Dans cette hypothèse, deux phénomènes entrent en jeu :
-
Le déséquilibre du microbiote intestinal
Le microbiote intestinal joue un rôle clé dans le bon fonctionnement de l’intestin (voir l’étude). En adhérant à la paroi intestinale, les bactéries vont moduler les fonctions des différentes cellules de l’intestin, et notamment de celles qui assurent son étanchéité (cellules épithéliales).
En cas de dysbiose, c’est-à-dire en cas de déséquilibre du microbiote intestinal, l’étanchéité de la paroi diminue, favorisant une hyperperméabilité intestinale qui perturbe le fonctionnement des cellules présentes au niveau de la paroi, notamment celui des neurones.
-
Un mauvais fonctionnement des neurones qui contrôlent les contractions des intestins
Près de 200 millions de neurones sont présents dans les intestins, soit autant que dans la moelle épinière. Ces neurones permettent notamment la contraction des cellules musculaires de l’intestin. Une altération du fonctionnement de ces neurones aurait donc un impact sur la motricité de l’intestin, pouvant induire des diarrhées et/ou de la constipation, comme évoqué précédemment.
Existe-t-il un accompagnement en cas de syndrome de l’intestin irritable ?
L’accompagnement en cas de SII relève d’une véritable approche individualisée alliant différents paramètres :
- Règles hygiéno-diététiques
- L’éducation thérapeutique
- Utilisation de souches probiotiques comme solution nutritionnelle.
Les règles hygiéno-diététiques dépendent de chaque individu, mais il existe toutefois de grandes constantes : la gestion du stress, l’identification des aliments déclenchant les symptômes (sensibilité aux édulcorants, au lactose…), ou encore le modèle alimentaire d’épargne digestive, qui consiste à mettre l’intestin au repos en limitant certains aliments durant quelques mois.
La prise de glutamine, acide aminé jouant un rôle important dans le maintien de l’intégrité de la paroi intestinale, peut également être intéressante en cas d’hyperperméabilité intestinale (voir l’étude).